Представьте: человек сдаёт кровь, получает результаты, видит, что все показатели вписались в колонку «норма» — и успокаивается. Проходит год. Потом ещё один. А потом — инфаркт. И самое страшное: если бы он показал те же самые бланки грамотному кардиологу, тот поднял бы тревогу ещё в самом начале.
Как такое вообще возможно? Очень просто. Потому что «норма» на лабораторном бланке — это не то, чем кажется.
Что на самом деле написано в вашем бланке
Те цифры в колонке справа называются не «нормой», а референтным интервалом. Это важное различие, которое большинство людей не понимают.
Референтный интервал — это статистический диапазон, в который попадают показатели 95% условно здоровых людей из какой-то выборки. Он не говорит о том, что у вас всё хорошо. Он говорит лишь о том, что ваша цифра не выбивается из толпы. Но быть «как все» и быть здоровым — это принципиально разные вещи.
Более того: каждая лаборатория устанавливает свои собственные референтные значения — в зависимости от оборудования, реагентов и методик. Единого стандарта не существует. Это означает, что одна и та же цифра в одной лаборатории будет «нормой», а в другой — поводом для дополнительного обследования.

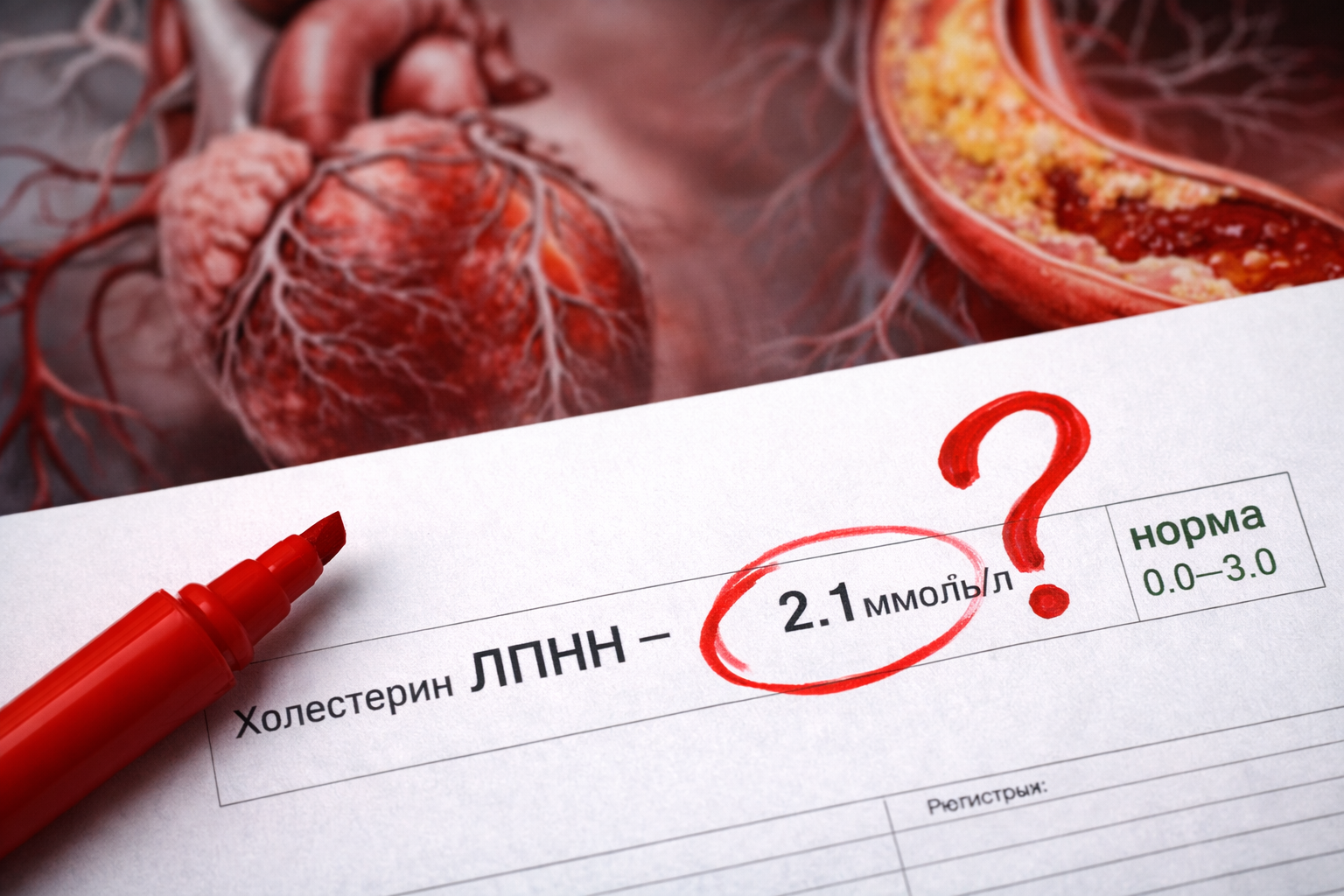
Холестерин 2,1 — и человек думает, что здоров. А врач хватается за голову
Возьмём самый показательный пример — холестерин ЛПНП, тот самый «плохой», который годами откладывается на стенках сосудов и однажды перекрывает их. На большинстве лабораторных бланков в России написано: референтный интервал — от 0,0 до 3,0 ммоль/л.
Пациент с ишемической болезнью сердца видит своё значение — скажем, 2,1 ммоль/л — и радуется. Вписался! Но для человека с уже установленным диагнозом ИБС этот показатель означает катастрофу. Его личная цель — менее 1,4 ммоль/л, причём с обязательным снижением не менее чем на 50% от исходного уровня. Оба условия должны выполняться одновременно.
Один и тот же диапазон на бланке поглощает сразу четыре совершенно разные клинические ситуации. Для людей с очень высоким сердечно-сосудистым риском цель — ниже 1,4 ммоль/л, с высоким — ниже 1,8, с умеренным — ниже 2,6, и только при низком риске подходит показатель ниже 3,0. Но об этом на бланке — ни слова.
Почему один и тот же креатинин — это «норма» для одного и катастрофа для другого
С почечным показателем — креатинином — история ещё запутаннее. Лаборатория печатает один диапазон для всех. Но уровень креатинина напрямую зависит от мышечной массы человека.
У молодого мужчины-спортсмена мышц много — и его «нормальный» креатинин закономерно выше. У пожилой хрупкой женщины мышечной ткани куда меньше, и её показатель будет ниже. Подходить к обоим с одной линейкой — всё равно что измерять рост в килограммах.
Есть и ещё один тонкий момент. Когда врач подбирает дозу антикоагулянтов — препаратов, которые назначают при мерцательной аритмии и угрозе тромбозов — он считает не скорость клубочковой фильтрации, а клиренс креатинина по отдельной формуле Кокрофта-Голта. Одни и те же исходные данные, разные формулы — и в итоге разные дозы. Ошибка здесь — это либо опасное кровотечение, либо тромб. Оба варианта могут стоить жизни.
Железо в норме, а женщина еле ходит. Как так?
Пожалуй, самая массовая и при этом почти невидимая проблема — это дефицит железа, который лаборатории умудряются «не замечать» годами.
Итак, ферритин — белок, который хранит запасы железа в организме. На большинстве российских бланков нижняя граница нормы для женщин стоит на отметке 10–15 мкг/л. Это устаревшие данные, которые медицина давно пересмотрела. По актуальным данным, о дефиците железа следует говорить уже при уровне ферритина ниже 45 мкг/л — именно такой порог обоснован современными исследованиями. Многие практикующие врачи и вовсе считают оптимальным для женщин уровень не ниже 50–70 мкг/л, особенно при жалобах на усталость и выпадение волос.
Что происходит с женщиной, у которой ферритин 20 мкг/л, а бланк кричит «норма»? Она продолжает жить в постоянном тумане: утром не может встать с кровати, к вечеру валится с ног, волосы лезут клочьями, кожа стала тусклой. Она списывает всё на возраст, стресс, «просто так устала». И не получает никакого лечения — потому что формально здорова.
«Железо может вносить ощутимый вклад в существование этих симптомов, который нельзя игнорировать — ни по незнанию, ни по убеждению», — отмечают специалисты, ежедневно сталкивающиеся с такими пациентками.
Важно понимать: ферритин падает раньше гемоглобина. Это делает его ценнейшим ранним маркером — но только если врач умеет его читать, а не просто сверяет с устаревшей колонкой на бланке.

Воспаление, которое убивает медленно
С-реактивный белок, или СРБ — маркер воспаления в организме. Долгое время всё, что ниже 5 мг/л, считалось абсолютно нормальным. Именно эта цифра до сих пор красуется на подавляющем большинстве российских лабораторных бланков.
Но накопленные за последние годы данные говорят о другом. Крупное международное исследование JUPITER, в котором участвовали тысячи людей, показало: даже уровень СРБ в диапазоне 2–5 мг/л уже связан с повышенным риском сердечно-сосудистых катастроф. Участникам исследования с таким показателем назначили статин в профилактических целях — и частота инфарктов и инсультов снизилась на 42%. Просто потому что вовремя обратили внимание на цифру, которую раньше считали «нормой».
Сегодня врачи, следящие за актуальными данными, ориентируются иначе: уровень высокочувствительного СРБ ниже 1 мг/л — признак низкого сердечно-сосудистого риска, а выше 3 мг/л — уже серьёзный повод для беспокойства. Бланк об этом не расскажет никогда.
Ещё один нюанс, о котором молчат лаборатории
Даже сами референтные интервалы не являются универсальными. То, что считается нормой в одной стране, может быть пересмотрено в другой. Интервалы, установленные на зарубежном оборудовании и зарубежных популяциях, технически требуют валидации для российских пациентов. На практике это происходит редко.
Добавьте к этому то, что показатели одного и того же человека в разных лабораториях будут слегка отличаться — из-за разных реагентов и методик. Поэтому специалисты давно рекомендуют наблюдаться в одной лаборатории и смотреть прежде всего на динамику своих показателей в течение нескольких лет — это гораздо информативнее, чем разовое сравнение с напечатанным диапазоном.
Так что же делать обычному человеку?
Во-первых, перестать воспринимать лабораторный бланк как финальный приговор или индульгенцию. Это лишь фрагмент картины, а не вся картина целиком.

Во-вторых, понять простую вещь: анализы никогда не существуют сами по себе. Один и тот же показатель у 30-летней спортсменки и 60-летнего мужчины с диабетом означает принципиально разные вещи. Врач смотрит не на цифру — он смотрит на человека за этой цифрой, на его историю болезни, жалобы, образ жизни и принимаемые препараты.
В-третьих, если вы сдаёте анализы самостоятельно, в качестве «профилактики» — обязательно несите их к врачу. Не в чат, не на форум, не в комментарии. На очную консультацию. Именно для этого и существует медицина: чтобы за набором цифр видеть живого человека.
Референтный интервал — это не гарантия здоровья. Это статистика. А ваше здоровье — не статистика.
А вы когда-нибудь оказывались в ситуации, когда анализы были «в норме», но что-то всё равно шло не так — и врач находил проблему там, где бланк её не видел?

